
透析用監視装置(SPM-3)
<みはま佐倉・成田・香取クリニックのリンクからご覧になられている方へ>
このページは、みはま病院内のページとなります。
施設により一部内容が異なるケースがありますので、詳細については各施設へ問い合わせ下さい。
(例)オーバーナイト透析(22:00~翌6:00)は、みはま病院のみ実施
人工透析(透析療法)とは、腎臓の働きを人工的に補う治療法です。
病気などの影響で正常に機能しなくなった腎臓の代わりに、血液中の老廃物や余分な水分を取り除きます。
右の写真は、当会とメーカーで共同開発した透析監視装置です。⇒
このページは、みはま病院内のページとなります。
施設により一部内容が異なるケースがありますので、詳細については各施設へ問い合わせ下さい。
(例)オーバーナイト透析(22:00~翌6:00)は、みはま病院のみ実施
人工透析(透析療法)とは、腎臓の働きを人工的に補う治療法です。
病気などの影響で正常に機能しなくなった腎臓の代わりに、血液中の老廃物や余分な水分を取り除きます。
右の写真は、当会とメーカーで共同開発した透析監視装置です。⇒
腎臓は、背中側の腰より少し上あたりに左右1個ずつある臓器です。握りこぶしほどの大きさで、そら豆のような形をしています。腎臓は1個が150g程の小さな臓器ですが、心臓から送り出された血液のうち約4分の1もの量が送り込まれており、私たちが生命を維持する上で重要な働きを担っています。
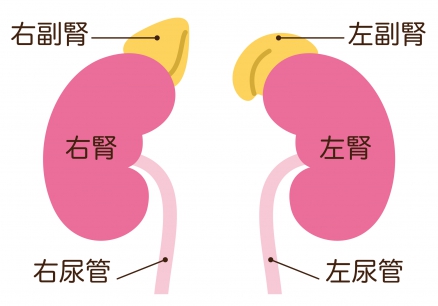
●腎臓の働き
腎臓には、大きく分けると次の3つの働きがあります。
・老廃物を排出する
腎臓の重要な役割の一つに、血液をろ過して、老廃物や毒素、余分な水分などを尿として体外に排出することがあります。体内の「排水処理場」のようなもの、というとわかりやすいかもしれません。
尿をつくるのは腎臓の「糸球体」と「尿細管」の役割です。健康な成人の場合、糸球体では1日に約150~180リットルの尿のもと(原尿)がつくられます。さらに、尿細管を通過する過程で必要なミネラルやたんぱく質を回収し、からだの中に戻すため、最終的に尿として排出されるのは、原尿の1%に相当する約1.5リットルといわれています。
・体内の水分量と電解質のバランスを調整する
腎臓の働きは尿をつくり出すことだけではありません。尿の量や濃度を調整し、からだに必要な成分を再吸収することで、体内の水分と電解質(ナトリウムやカリウムなど)のバランスをコントロールしています。腎臓の機能が低下すると、これらのバランスが崩れるため、むくみや高血圧、心不全などが出現することがあります。
・ホルモンを分泌する
私たちのからだを健康に保つためには、腎臓でつくられるホルモンが必要です。腎臓は赤血球を増やすホルモンや血圧を調整するホルモンを分泌して、貧血を防ぎ、血圧を一定にコントロールしています。また、腎臓の尿細管において、食品から吸収したビタミンDを「活性化ビタミンD」というホルモンに変化させ、カルシウムの吸収を促して、丈夫な骨をつくり出しています。
・老廃物を排出する
腎臓の重要な役割の一つに、血液をろ過して、老廃物や毒素、余分な水分などを尿として体外に排出することがあります。体内の「排水処理場」のようなもの、というとわかりやすいかもしれません。
尿をつくるのは腎臓の「糸球体」と「尿細管」の役割です。健康な成人の場合、糸球体では1日に約150~180リットルの尿のもと(原尿)がつくられます。さらに、尿細管を通過する過程で必要なミネラルやたんぱく質を回収し、からだの中に戻すため、最終的に尿として排出されるのは、原尿の1%に相当する約1.5リットルといわれています。
・体内の水分量と電解質のバランスを調整する
腎臓の働きは尿をつくり出すことだけではありません。尿の量や濃度を調整し、からだに必要な成分を再吸収することで、体内の水分と電解質(ナトリウムやカリウムなど)のバランスをコントロールしています。腎臓の機能が低下すると、これらのバランスが崩れるため、むくみや高血圧、心不全などが出現することがあります。
・ホルモンを分泌する
私たちのからだを健康に保つためには、腎臓でつくられるホルモンが必要です。腎臓は赤血球を増やすホルモンや血圧を調整するホルモンを分泌して、貧血を防ぎ、血圧を一定にコントロールしています。また、腎臓の尿細管において、食品から吸収したビタミンDを「活性化ビタミンD」というホルモンに変化させ、カルシウムの吸収を促して、丈夫な骨をつくり出しています。
●主な腎臓の疾患
代表的な腎臓病には、以下のようなものがあります。
・糖尿病性腎症
糖尿病の合併症の一つで、高血糖により腎臓のろ過機能が低下する疾患です。透析患者のうち、原因疾患で最も多いのは糖尿病性腎症で、39.1%(2019年末現在)を占めています。
・慢性糸球体腎炎
腎臓のろ過装置である糸球体に慢性的な炎症が起こる疾患です。腎機能が低下して、持続性(1年以上)のたんぱく尿や血尿が認められます。透析導入患者の原因疾患として、糖尿病性腎症に次いで第2位の位置にあります(2019年末現在)。
・腎硬化症
長期にわたる高血圧が原因で腎臓の血管に動脈硬化が起こり、だんだんと腎臓の機能が衰えていく疾患です。進行すると、腎臓自体が硬く小さくなり、腎不全に陥ります。
・ネフローゼ症候群
尿に大量のたんぱくが排出されることで、血液中のたんぱく質が減少し、全身にむくみが起こる疾患です。
腎臓の病気によって糸球体のろ過機能が正常時の30 %以下に低下し、腎臓の働きが悪くなった状態を腎不全といいます。
腎不全には急激に腎臓の機能が悪化する急性腎不全と、自覚症状がないまま長い年月をかけて腎臓の機能がゆっくりと低下する慢性腎不全の2種類があります。急性腎不全であれば適切に治療を行えば回復の可能性がありますが、慢性腎不全では腎機能の回復が見込めないケースがほとんどです。
・糖尿病性腎症
糖尿病の合併症の一つで、高血糖により腎臓のろ過機能が低下する疾患です。透析患者のうち、原因疾患で最も多いのは糖尿病性腎症で、39.1%(2019年末現在)を占めています。
・慢性糸球体腎炎
腎臓のろ過装置である糸球体に慢性的な炎症が起こる疾患です。腎機能が低下して、持続性(1年以上)のたんぱく尿や血尿が認められます。透析導入患者の原因疾患として、糖尿病性腎症に次いで第2位の位置にあります(2019年末現在)。
・腎硬化症
長期にわたる高血圧が原因で腎臓の血管に動脈硬化が起こり、だんだんと腎臓の機能が衰えていく疾患です。進行すると、腎臓自体が硬く小さくなり、腎不全に陥ります。
・ネフローゼ症候群
尿に大量のたんぱくが排出されることで、血液中のたんぱく質が減少し、全身にむくみが起こる疾患です。
腎臓の病気によって糸球体のろ過機能が正常時の30 %以下に低下し、腎臓の働きが悪くなった状態を腎不全といいます。
腎不全には急激に腎臓の機能が悪化する急性腎不全と、自覚症状がないまま長い年月をかけて腎臓の機能がゆっくりと低下する慢性腎不全の2種類があります。急性腎不全であれば適切に治療を行えば回復の可能性がありますが、慢性腎不全では腎機能の回復が見込めないケースがほとんどです。

【当院透析室風景】 衛生を保つためベットのリネンは消毒可能なものを使用しています
透析とは、弱った腎臓の代わりに、血液から尿毒素と呼ばれる老廃物や余分な水分を取り除き、血液をきれいにする方法です。透析治療には「血液透析(HD)」と「腹膜透析(PD)」の2種類があります。
透析を開始するにあたっては、いずれかを選択しなければなりません。また、当院では透析を行う時間帯を患者様のライフスタイルに合わせ日中の透析に加え、3種類ご用意しております。
それぞれ違いや特徴があるので、主治医や看護師と十分に話し合った上で、自分の病状やライフスタイルに適した治療法を選択することが大切です。
透析を開始するにあたっては、いずれかを選択しなければなりません。また、当院では透析を行う時間帯を患者様のライフスタイルに合わせ日中の透析に加え、3種類ご用意しております。
それぞれ違いや特徴があるので、主治医や看護師と十分に話し合った上で、自分の病状やライフスタイルに適した治療法を選択することが大切です。
現在の夜間透析の診療報酬は
「入院中の患者以外の患者に対して、午後5時以降に開始した場合若しくは午後9時
以降に終了した場合又は休日に行った場合は、時間外・休日加算として、380点を所
定点数に加算する。」となっています。
一般的にはスタッフの確保等により「午後5時以降に開始し4時間透析」が夜間透析
と呼ばれています。
当院では
① 夜間透析
16:00開始で6時間透析
17:00開始で5時間透析
18:00開始で4時間透析
② オーバーナイト透析(みはま病院のみ実施)
22:00開始で6:00AM 8時間透析
③ アフターワーク透析
19:00~20:00の間に透析を開始し4時間透析を行います。
特長:患者さんの声を聞くと通常の仕事が終了する時刻は(早くて)18:00頃です。
よって18:00から透析開始では無理な方もいます。
そこで健常者と同じ時間まで就業した後に透析を受けることのできる時間帯を「アフ
ターワーク透析」と呼び2020年1月より実施しています。
「入院中の患者以外の患者に対して、午後5時以降に開始した場合若しくは午後9時
以降に終了した場合又は休日に行った場合は、時間外・休日加算として、380点を所
定点数に加算する。」となっています。
一般的にはスタッフの確保等により「午後5時以降に開始し4時間透析」が夜間透析
と呼ばれています。
当院では
① 夜間透析
16:00開始で6時間透析
17:00開始で5時間透析
18:00開始で4時間透析
② オーバーナイト透析(みはま病院のみ実施)
22:00開始で6:00AM 8時間透析
③ アフターワーク透析
19:00~20:00の間に透析を開始し4時間透析を行います。
特長:患者さんの声を聞くと通常の仕事が終了する時刻は(早くて)18:00頃です。
よって18:00から透析開始では無理な方もいます。
そこで健常者と同じ時間まで就業した後に透析を受けることのできる時間帯を「アフ
ターワーク透析」と呼び2020年1月より実施しています。
●透析を開始するタイミング
慢性腎不全が進行して腎機能が正常の15%以下にまで低下した末期腎不全に陥ると、自分の腎臓では血液を浄化できなくなり、老廃物が体内に蓄積して、食欲低下や吐き気、頭痛、だるさ、むくみといった尿毒症の症状が現れます。また、水分・電解質異常により、不整脈や心不全、肺水腫などを起こし、呼吸困難に陥ることもあります。放っておけば命に関わるので、末期腎不全の段階になったら透析療法や腎移植などの腎代替療法が必要です。
透析を適切に行えば、普段の生活は今までとほぼ変わらず送ることができます。しかしながら、透析療法には腎臓そのものをよくする作用は無く、一度低下した腎機能を回復させるのは困難なので、透析を生活の一部として習慣化していくことになります。
透析の導入を医師に告げられた際に、これからの生活に対して不安な気持ちになったり、透析の開始時期を先延ばしにしたいと思うこともあるかもしれません。しかし、透析はかけがえのない人生を支える大切な治療です。ご自身の年齢やライフスタイルを考慮した上で、先延ばしにせず、適切なタイミングで治療を始めるのが望ましいでしょう。わからないことがあれば、医師やスタッフになんでもご相談ください。スタッフ一同、患者の皆様が少しでも快適に治療を続けられるようサポートします。
透析を適切に行えば、普段の生活は今までとほぼ変わらず送ることができます。しかしながら、透析療法には腎臓そのものをよくする作用は無く、一度低下した腎機能を回復させるのは困難なので、透析を生活の一部として習慣化していくことになります。
透析の導入を医師に告げられた際に、これからの生活に対して不安な気持ちになったり、透析の開始時期を先延ばしにしたいと思うこともあるかもしれません。しかし、透析はかけがえのない人生を支える大切な治療です。ご自身の年齢やライフスタイルを考慮した上で、先延ばしにせず、適切なタイミングで治療を始めるのが望ましいでしょう。わからないことがあれば、医師やスタッフになんでもご相談ください。スタッフ一同、患者の皆様が少しでも快適に治療を続けられるようサポートします。
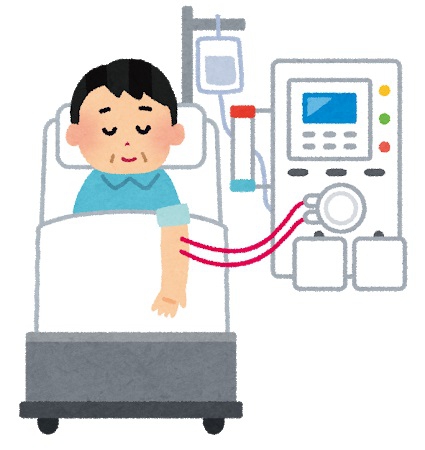
血液透析は、腕の血管に針を刺し、ポンプを使って体内から血液を取り出して、ダイアライザーと呼ばれる血液透析器に通すことにより、からだに溜まった老廃物や余分な水分を取り除く方法です。ダイアライザーで浄化された血液は体内に戻ります。
一般的に、血液透析は、1回4時間、週3回ペースで行われるのが基本です。それだけの時間を拘束されることに大きな負担を感じるかもしれません。しかし、私たちの腎臓は毎日休みなく働いています。その働きを週に換算すると、24時間×7日で168時間となりますが、透析で補えるのは週12時間程度ですから、腎臓本来の機能を代替するにはまだまだ不十分なのです。合併症予防の観点からも、透析に十分な時間をかけることが望ましいとされています。
そこで当院では、1回に5時間、6時間以上(週18時間以上)の長時間透析も行っています。また、深夜の睡眠時間を利用した「オーバーナイト透析(8時間以上、週24時間以上)」も対応可能です。オーバーナイト透析は、夜中に眠りながら行うため、長時間の透析を無理なく行うことができます。従来の透析に比べて日中の活動時間が増えるので、仕事や家事、学業との両立も可能です。
近年では、新しい血液浄化法の一つとして「オンラインHDF(血液濾過析)」が登場しています。オンラインHDFとは、従来の血液透析(HD)に血液ろ過(HF)を合わせた治療法です。ろ過を多くかけることで、透析中の血圧を安定させ、さまざまな合併症を予防する効果があるといわれています。透析時に患者様の血圧が不安定な場合、当院ではオンラインHDFを取り入れています。
一般的に、血液透析は、1回4時間、週3回ペースで行われるのが基本です。それだけの時間を拘束されることに大きな負担を感じるかもしれません。しかし、私たちの腎臓は毎日休みなく働いています。その働きを週に換算すると、24時間×7日で168時間となりますが、透析で補えるのは週12時間程度ですから、腎臓本来の機能を代替するにはまだまだ不十分なのです。合併症予防の観点からも、透析に十分な時間をかけることが望ましいとされています。
そこで当院では、1回に5時間、6時間以上(週18時間以上)の長時間透析も行っています。また、深夜の睡眠時間を利用した「オーバーナイト透析(8時間以上、週24時間以上)」も対応可能です。オーバーナイト透析は、夜中に眠りながら行うため、長時間の透析を無理なく行うことができます。従来の透析に比べて日中の活動時間が増えるので、仕事や家事、学業との両立も可能です。
近年では、新しい血液浄化法の一つとして「オンラインHDF(血液濾過析)」が登場しています。オンラインHDFとは、従来の血液透析(HD)に血液ろ過(HF)を合わせた治療法です。ろ過を多くかけることで、透析中の血圧を安定させ、さまざまな合併症を予防する効果があるといわれています。透析時に患者様の血圧が不安定な場合、当院ではオンラインHDFを取り入れています。
●血液透析を行う上で「シャント」が必要な理由
血液透析を行うためには、体内から大量の血液を連続的に取り出して循環させる必要があります。シャント(バスキュラーアクセス)とは、静脈と動脈をつなぎ合わせて部分的に一本の太い血管にすることで、血液を取り出しやすくする方法です。シャント作製には手術が必要になり、通常は利き腕と反対側の手首付近にある静脈と動脈をつなぎ合わせます。
シャントには、静脈と動脈を皮膚の下でつなぐ内シャントと体外でつなぐ外シャントがありますが、外シャントは感染症のリスクが高いため、現在ではほとんど行われていません。自己の血管による内シャント作成が難しい場合は、人工血管を用いてシャントを増設することがあります。
シャントには、静脈と動脈を皮膚の下でつなぐ内シャントと体外でつなぐ外シャントがありますが、外シャントは感染症のリスクが高いため、現在ではほとんど行われていません。自己の血管による内シャント作成が難しい場合は、人工血管を用いてシャントを増設することがあります。
腹膜透析は、お腹の中に透析液を入れて、体内で血液を浄化する方法です。お腹の中に透析液を一定時間入れておくと、腹膜の細い血管を介して、血液中の老廃物や不要な水分が透析液に移行します。その透析液を体外に排出することで、血液が浄化されます。腹膜透析を行うためには、カテーテルと呼ばれる管を腹部に挿入する手術が必要です。
腹膜透析は、毎日時間をかけてゆっくり透析を行うため、血液透析に比べてからだへの負担が少なく、残存する腎機能が長く保たれるというメリットがあります。また、腎臓が機能しているうちは、食事の制限も比較的緩やかです。そのうえ、通院が月1〜2回と少ないので、自由度の高い生活を送ることができます。
毎日自分で透析液を交換するのに時間と手間がかかりますが、その手順はさほど難しくなく、繰り返し練習すればほとんどの人が難なくできるようになります。重要なポイントは、カテーテルの皮膚から出ている部分を清潔に保ち、感染症を防ぐことです。
腹膜透析は一生続けられないケースが多く、一般的に治療が行える期間は5~8年程度といわれています。腹膜透析で取り除ける老廃物や水分の量に限界があるので、残腎機能が衰えて腹膜の働きが悪くなった場合は、血液透析へ移行するか腎移植を検討する必要があります。
腹膜透析は、毎日時間をかけてゆっくり透析を行うため、血液透析に比べてからだへの負担が少なく、残存する腎機能が長く保たれるというメリットがあります。また、腎臓が機能しているうちは、食事の制限も比較的緩やかです。そのうえ、通院が月1〜2回と少ないので、自由度の高い生活を送ることができます。
毎日自分で透析液を交換するのに時間と手間がかかりますが、その手順はさほど難しくなく、繰り返し練習すればほとんどの人が難なくできるようになります。重要なポイントは、カテーテルの皮膚から出ている部分を清潔に保ち、感染症を防ぐことです。
腹膜透析は一生続けられないケースが多く、一般的に治療が行える期間は5~8年程度といわれています。腹膜透析で取り除ける老廃物や水分の量に限界があるので、残腎機能が衰えて腹膜の働きが悪くなった場合は、血液透析へ移行するか腎移植を検討する必要があります。
●腹膜透析の種類
腹膜透析には、「CAPD」と「APD」の2種類があります。
・CAPD(連続携行式腹膜透析)
お腹の中に透析液を入れ、透析液の中に尿毒素が移行してきたら、排液を捨てて新たな透析液バッグを注入します。CAPDでは、この交換を4~8時間ごと、1日に4回繰り返します。透析液バッグの交換時間は、1回あたり30分程度です。大きな装置は使わないので家庭や職場でも透析を行えますし、液を交換する時以外は自由に活動できます。患者様本人が液交換を行うことが基本になりますが、ライフスタイルに合わせて調整することが可能です。
・APD(自動腹膜透析)
自動腹膜灌流装置(サイクラー)を使って、夜寝ている間に透析液を自動的に交換する方法です。夜間に透析を行うため、日中の時間を有効活用できます。就寝前の機械のセットは自分で行います。
・CAPD(連続携行式腹膜透析)
お腹の中に透析液を入れ、透析液の中に尿毒素が移行してきたら、排液を捨てて新たな透析液バッグを注入します。CAPDでは、この交換を4~8時間ごと、1日に4回繰り返します。透析液バッグの交換時間は、1回あたり30分程度です。大きな装置は使わないので家庭や職場でも透析を行えますし、液を交換する時以外は自由に活動できます。患者様本人が液交換を行うことが基本になりますが、ライフスタイルに合わせて調整することが可能です。
・APD(自動腹膜透析)
自動腹膜灌流装置(サイクラー)を使って、夜寝ている間に透析液を自動的に交換する方法です。夜間に透析を行うため、日中の時間を有効活用できます。就寝前の機械のセットは自分で行います。
腎臓病が悪化すると透析に至ることもありますが、適切な治療を受けることで、自分らしい充実した生活を送ることができます。判断に迷ったら、病院の医師やスタッフに相談して、自身のライフスタイルに最も適した治療法を選択してください。
安定した透析生活を続けるためには、食事などの自己管理が必要です。主治医の指示に従って、生活習慣に気をつけながら、明るく元気に毎日を過ごしましょう。
安定した透析生活を続けるためには、食事などの自己管理が必要です。主治医の指示に従って、生活習慣に気をつけながら、明るく元気に毎日を過ごしましょう。




































